Вы здесь
Современные технологии в протезировании колена
В настоящее время все более информированным и образованным пациентам предлагается много вариантов современной артропластики коленного сустава.
Нам хотелось бы поделиться информацией о наиболее целесообразных методиках эндопротезирования, поскольку большинство существующих методов не подходит всем пациентам.
Цель статьи – представить сам метод артропластики, разъяснить необходимость и целесообразность однополюсной артропластики коленного сустава, описать кинематику и балансировку связок при полной артропластике коленного сустава, а также особенности гендерной артропластики и артропластики при повышенной подвижности сустава.
Частичное протезирование коленного сустава (однополюсная артропластика коленного сустава)
Одна треть всех пациентов с остеоартрозом коленного сустава имеет поражение только одного отдела коленного сустава. В двух третях указанных случаев вовлечен надколенно–бедренный отдел сустава, в одной трети случаев – его медиальный отдел (мыщелок), и только 3% пациентов страдают остеоартритом латерального отдела (мыщелка).
Хирургическое лечение остеоартрита медиального отдела коленного сустава включает:
высокую тибиальную остеотомию (ВТО), однополюсную артропластику коленного сустава (ОКА) или тотальную артропластику коленного сустава (TKA).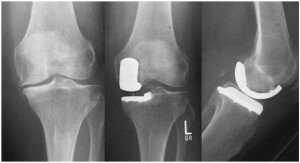
Целесообразность проведения указанных видов артропластики продолжает остро дискутироваться, поскольку нет достоверных данных, сравнивающих результаты ОКА и ТКА.
Критики ОКА считают, что показатель приживаемости при проведении данного вида артропластики ниже по сравнению с ТКА, и ОКА подходит только небольшой группе пациентов из-за ограниченного диапазона показаний.
Кроме того, ОКА является технически сложной процедурой и может выполняться только специалистами, имеющими достаточный опыт в области хирургии колена (согласно Swedish Knee Arthroplasty Register, более 27 ОКА ежегодно с хорошим результатом).
Обсуждаются и преимущества ОКА: меньшая смертность по сравнению с ТКА и более короткий период реабилитации.
Протезы могут быть установлены посредством миниинвазивной техники с меньшей потерей костной ткани и возможностью ревизии.
И, наконец, ОКА обеспечивает хорошие функциональные результаты, более точно, чем ТКА, восстанавливая естественную кинематику колена.
Показания к ОКА должны определять следующие параметры: степень и локализация остеоартрита, отсутствие выраженного ретропателлярного остеоартрита, отклонение коленной оси менее чем на 15°, стабильность передних и задних крестовидных связок, стабильность медиальных и латеральных боковых связок, отсутствие ревматического процесса, отсутствие болевого синдрома в положении латеральной экстензии (10°) является обязательными условиями для ОКА, а инфицированное колено – абсолютным противопоказанием.
Что касается ТКА, то имплантация протеза может быть выполнена с помощью навигационной системы.
Тотальное протезирование коленного сустава.
Кинематика и балансировка связок при тотальной артропластике коленного сустава.
Надлежащая кинематика после тотального эндопротезирования коленного сустава является обязательным условием обеспечения наилучшего клинического результата для пациентов. Естественная кинематика в коленном суставе может меняться в зависимости от формы протеза, и целью хирурга должно стать восстановление полицентрической оси колена (центровка протеза) и наименьшее изменение природной формы сустава.
Чем больше повреждены связки (крестооборазные, боковые), тем большее сцепление нужно при эндопротезировании коленного сустава для обеспечения его стабильности. Кинематика колена при протезировании обусловлена посадкой эндопротеза, вкладышами различных видов (например, ультра-конгруэнтными вкладышами), а также мобильностью подшипникового устройства, которые определяют степень нагрузки на суставную поверхность большеберцовой кости.
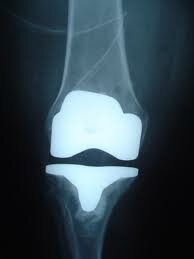 Авторы считают, что необходимо стремиться к оптимальной балансировке связок коленного сустава, чтобы избежать нестабильности сустава и чрезмерной нагрузки на суставные поверхности, приводящие к быстрому изнашиванию.
Авторы считают, что необходимо стремиться к оптимальной балансировке связок коленного сустава, чтобы избежать нестабильности сустава и чрезмерной нагрузки на суставные поверхности, приводящие к быстрому изнашиванию.
Соответственно, хирурги должны восстановить природную кинематику коленного сустава путем сбалансированного натяжения медиальной и латеральной коллатеральных связок, а также посредством оставления надлежащего промежутка между суставными концами костей для экстензии и сгибания, в результате чего достигается стабильность коленного сустава во время сгибания.
Путем точной балансировки связок (мобилизации коллатеральных связок) во время ТКА может быть скорректирована даже выраженная варусная и вальгусная деформация (до 20°).
Считается, что операционная техника «tibia-first» («большеберцовая кость - первая») является наиболее подходящим способом восстановления природной кинематики сустава и достижения оптимальной балансировки связок. При выполнении указанной операционной техники, начинают с тибиальной остеотомии и определяют уровень феморальной остеотомии в соответствии с натяжением коллатеральных связок и дорсальных связочных структур коленного сустава. При выполнении операции методом «femur-first» («бедренная кость – первая») хирурги определяют степень феморальной и тибиальной остеотомии в соответствии с размерами протеза и затем адаптируют связочный аппарат к новой кинематической ситуации, мобилизируя мягкие ткани.
Несмотря на то, что авторы отдают предпочтение технике «большеберцовая кость - первая», на практике оба метода одинаково используются хирургами. Другой возможный способ изменения амплитуды флексии и экстензии при ТКА - изменение наклона голени.
Увеличение наклона большеберцовой кости кзади на 1° приводит к увеличению сгибания на 1.7°. Однако, слишком большой наклон большеберцовой кости может привести к уменьщениию передне-задней и ротационной устойчивости. Поэтому целью хирурга должен стать угол наклона в 5°, который обеспечивает и устойчивость и объем движений.
Следующий важный момент в восстановлении кинематики – надколенно-бедренный сустав.
Нарушения в феморо-пателлярной кинематике могут привести к болевому синдрому в передних отделах колена, является причиной 50% всех повторных операций после ТКА. Следовательно, хирурги должны избегать бокового смещения надколенника путем имплантирования бедренной поверхности при 3° внешней ротации и легкого бокового смещения с целью придания бокового направления бороздки надколенной чашечки и уменьшения Q-угла.
В случае неподвижной формы эндопротеза, поворот большеберцового компонента и его боковое смещение приводит к медиальному смещению бугристости большеберцовой кости и следовательно, медиальному смещению надколенно-бедренного сустава.
Кроме того, авторы рекомендуют произвести резекцию боковых фасеток надколенника в сочетании с денервацией, что приводит к уменьшению болей в передних отделах сустава. Данные манипуляции можно дополнить боковой мобилизацией. Обязательное условие: бедренно-надколеный сустав остается на месте во время сгибания-разгибания без дальнейшей адаптации в ходе операции.
Гендерное колено
Две трети всех эндопротезов имплантированы женщинам. Поэтому авторы считают, что есть необходимость обсудить целесообразность разработки и применения так называемого «гендерного эндопротеза» колена (данный термин вводит в заблуждение многих).
Идея заключается в разработке специального эндопротеза для женского колена, с учетом того, что анатомические особенности коленного сустава мужчин и женщин различаются. Поэтому, гендерный эндопротез может быть предложен пациентам.
Однако, обоснованность учета анатомических различий при протезировании еще должна быть доказана, так как исследования не показали разницы долгосрочных результатов обычного эндопротезирования у мужчин и женщин.
В противоположность идеи гендерного эндопротезирования, специальное анатомическое исследование выявило не существенные анатомические различия женского и мужского колена, а лишь их различия у разных индивидуумов. У некоторых пациентов бедренная кость имеет меньшую ширину, следовательно, не вполне подходит для обычного эндопротезирования, так как ее поверхность будет перекрыта стандартным протезом. Другой анатомический тип колена, при протезировании которого нужен гендерный протез – коленный сустав с небольшим вентральным выступом бедренной кости, так как феморальная поверхность гендерного эндопротеза тоньше, чем у его обычной версии.
Гендерный эндопротез соответствует определенным анатомическим параметрам, которые могут быть как у мужчин, так и у женщин (встречаются чаще), поэтому авторы считают, что хирурги должны иметь возможность имплантатировать гендерный протез пациентам обоих полов, если в этом есть анатомическая необходимость.
Кроме того, специальная литература опровергает гипотезу о том, что у женщин и мужчин различные Q-углы (угол между бугристостью большеберцовой кости и четырехглавой мышцей бедра): этот угол коррелирует с ростом пациентов, а не с полом.
Мы считаем, что гендерные эндопротезы коленного сустава являются еще одной опцией, позволяющей индивидуально подойти к требованиям наших пациентов.
В заключение: большинство женщин не нуждаются в специальном гендерном протезе коленного сустава. Но также некоторые мужчины могут быть кандидатами на установку гендерного колена из-за своих анатомических особенностей.
Правильно выбранные и имплантированные протезы и индивидуальный подход – обязательное условие хороших клинических результатов при современном эндопротезировании.
Повышенная подвижность сустава
Как и гендерное колено, специальный эндопротез для коленного сустава с повышенной подвижностью является маркетинговым моментом, поскольку большинство исследований не доказало его преимущества перед обычными моделями. Не небольшие особенности в конструкции, а подходящая хирургическая техника является решающим фактором для функции сгибания. Два хирургических приема являются важными для обеспечения подвижности сустава: увеличение заднего наклона тибиального компонента и удаление остеофитов на дорсальной поверхности мыщелка бедренной кости. Особенно важно увеличить наклон, чтобы предотвратить развитие переднее-задней нестабильности сустава. В целом, еще раз можно повторить, что именно опыт хирурга-ортопеда, а не модель эндопротеза, имеет решающее значение для результата протезирования.
| Получить дополнительную информацию можно по телефону + 7 (495) 971-66-27, или отправив запрос на e-mail - |